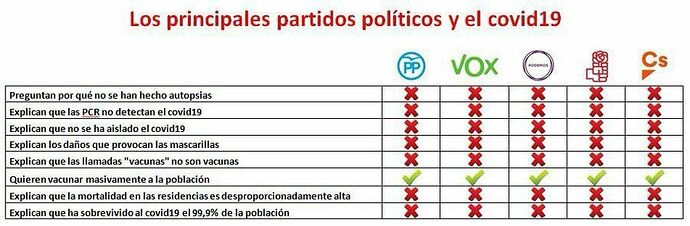
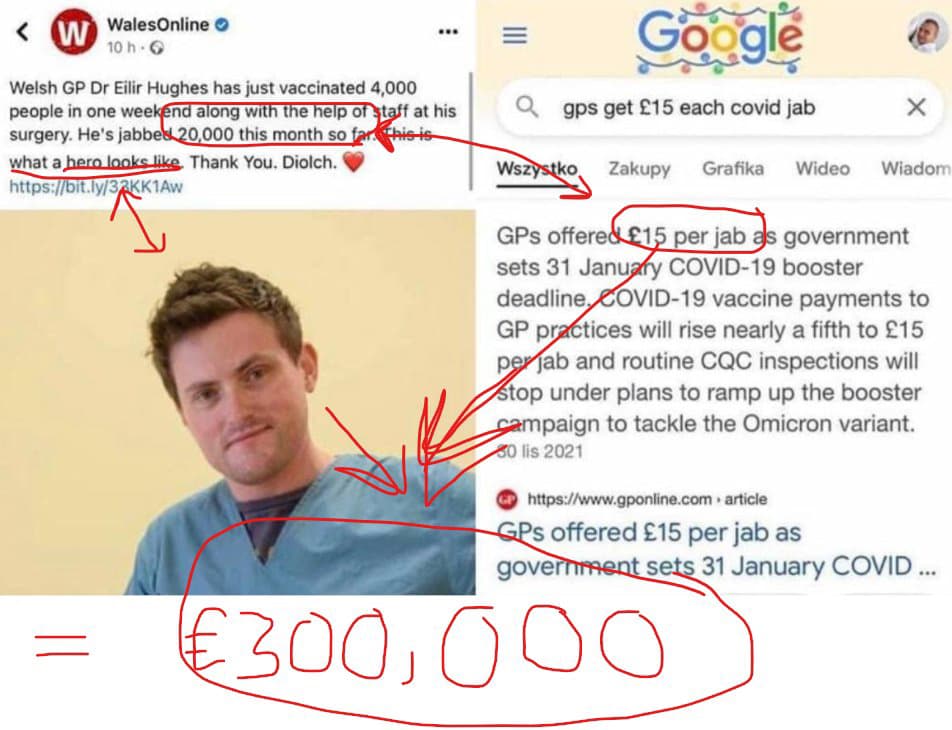
Este es un resumen de un trabajo subido por Biólogos por la verdad (allá en 2021)
El Ministerio de Sanidad, a través del portal de transparencia, que atiende a la Ley 19/2013, de 9 de diciembre, de Transparencia, Acceso a la información pública y Buen gobierno, ha reconocido no disponer de cultivo del virus SARS CoV 2 para ensayos y no tener registro de los laboratorios con capacidad de cultivo y aislamiento para ensayos. Este hecho, podría suponer un grave delito contra la salud pública, puesto que sin el aislamiento del virus y sin cultivos virales, no se puede establecer la causalidad entre el llamado SARS CoV 2 y la enfermedad denominada COVID 19.
El no disponer de cultivos virales en general ni haberlos realizado a cada paciente con resultado positivo en cualquiera de los test diagnósticos utilizados en la pandemia, significa que no se ha confirmado la presencia del virus SARS CoV 2 como causante de ese resultado positivo en personas, que han sido igualmente confinadas o que han recibido tratamientos para la enfermedad COVID 19, sin que ésta haya tenido una confirmación empírica.
Esto supondría graves consecuencias para la integridad individual de las personas y para la inclusión de datos sobre Incidencia Acumulada en las estadísticas epidemiológicas, que han servido para la toma de malas decisiones por las administraciones públicas.
La ciencia exige que se debe disponer del aislamiento de partículas virales viables, así como también de sus ensayos en cultivos celulares humanos, para poder comprobar que esas partículas sean la causa de la enfermedad, y también para poder confirmar los casos positivos en las pruebas diagnósticas diseñadas para la detección del virus SARS CoV 2, llamadas RT-PCR.
Al revisar la metodología utilizada para la secuenciación del virus -mal interpretado como aislamiento- como la metodología utilizada para su detección en personas se han encontrado importantes limitaciones metodológicas, el aislamiento de las partículas virales propiamente dicho y la realización de cultivos virales en pacientes positivos es la forma más segura e inequívoca para establecer la relación causal entre virus SARS CoV 2 y la enfermedad COVID 19. Pero esto no se ha realizado.
Así se ha atentado contra
-
la integridad de las personas,
-
la correcta recolección de datos para obtener resultados adecuados en estadística epidemiológica, que permitan gestionar adecuadamente la situación sanitaria y
-
los derechos y libertades de la población, recogidos en la Constitución Española.
El virus SARS CoV 2 se ha postulado como el causante de la enfermedad COVID 19, pero debido a la celeridad en patentar y comercializar productos relacionados con la pandemia, su metodología ha dejado muchas incógnitas sin contestar, que podrían afectar gravemente a la salud pública y la integridad de las personas, por no disponer de suficiente consistencia científica en cuanto a la verificación y control de sus resultados.
Se ha revisado en profundidad la metodología utilizada para la secuenciación del supuesto virus y las pruebas de laboratorio para la detección de casos de infección activa (test de antígenos y PCR’s). Las bases conceptuales de estos métodos tienen limitaciones y métodos rigurosos, que no se han tenido en cuenta.
Así mismo, se reporta estadísticamente cómo la utilización masiva de los test PCR’s y de antígenos, debido a sus limitaciones y su uso masivo, han dado una errónea valoración del riesgo para la población, y, por tanto, no pueden justificar los protocolos de protección (confinamientos, mascarillas, distanciamiento social, vacunación masiva, etc.), impuestos por las autoridades.
La valoración del riesgo se basa a su vez en los estudios científicos oficiales que asocian y relacionan la enfermedad COVID-19 con un nuevo virus, de origen desconocido, al que han llamado SARS CoV 2.
Tras profunda revisión, no consta ningún estudio científico con cultivos celulares humanos donde demuestren rigurosamente la infectividad de este supuesto nuevo virus, y ni si quiera existen estudios donde se haya aislado y purificado las partículas virales para su caracterización química y su secuenciación.
En su lugar, y tal y como ha confirmado el Ministerio de Sanidad Español, se utilizan ensayos en cultivos de células VERO (y otras), en ausencia de pruebas de control que descarten las condiciones del experimento como causantes de la muerte celular. Además, en estos estudios científicos oficiales han secuenciado fragmentos de ARN procedente de cultivos con células no humanas, y no han aislado las partículas virales para confirmar que esa secuencia obtenida teóricamente, y llamada SARS CoV 2, existe físicamente y se encuentra como componente de dichas partículas.
LIMITACIONES DE LA METODOLOGÍA OFICIAL.
La celeridad con la que han acaecido los hechos durante la pandemia, el desconocimiento y los intereses económicos de las empresas farmacéuticas, han favorecido una laxa metodología y una falta de rigurosidad que ha afectado en la toma de decisiones sobre los criterios epidemiológicos. Debido a ello se ha hecho una mala utilización de test, cuando no estaban preparados para ser herramientas diagnósticas concluyentes. De sus resultados positivos, se ha derivado una toma de decisiones por parte de las administraciones sanitarias públicas que han vulnerado los derechos fundamentales de los individuos, que no estaban justificadas, ni tenían sustento científico y en este apartado se fundamentan estos hechos.
A continuación, se detallan las pruebas de laboratorio utilizadas para la detección de casos de una infección activa por SARS CoV 2, según el Ministerio de Sanidad Español.
MÉTODO DE SECUENCIACIÓN.
La secuenciación vírica consiste en la lectura del código genético de un virus que revela la secuencia de nucleótidos de sus genes, que son como las frases de un libro de instrucciones, de cómo funciona. Básicamente permite ordenar las letras o nucleótidos que describen sus funciones biológicas y almacenar esta información en bases de datos genómicas.
La metodología comienza tras una recogida de material nasofaríngeo mediante hisopado del paciente en cuestión, después se procede a separar el ARN de la muestra y mediante diferentes tecnologías, como la secuenciación de Sanger, Ilumina o Ion Sanger, con la que se obtiene la secuencia de nucleótidos que posteriormente se procesa informáticamente comparándola y rellenando sus huecos con una secuencia consenso preexistente, que en este caso fue la Wuhan de enero de 2020.
LIMITACIONES DE LA SECUENCIACIÓN.
Lo primero es que la secuenciación no es equivalente al aislamiento de una partícula viral y tampoco sirve para identificar al virus SARS CoV 2 como agente causal de la enfermedad.
Los virus no se consideran seres vivos, por tanto, el hecho de secuenciar un virus puede corresponderse únicamente con la lectura de parte de nuestro código genético y no tener relación alguna con la patogenicidad y las patologías observadas en un paciente.
Hoy en día se sabe que gran parte del genoma de los seres humanos contiene secuencias de origen viral. De hecho todos los mamíferos y las aves tenemos coronavirus endógenos codificados en nuestro genoma, el caso más relevante es el del coronavirus humano relacionado con el catarro común llamado NL63, que incluso tiene el mismo receptor que el virus SARS CoV.
Sin cultivo viral de confirmación, la secuenciación no es una metodología probatoria de patogenicidad y por tanto no puede suponer una evidencia empírica de la presencia del virus SARS CoV 2 en el paciente del que se recoge la muestra, puesto que esta secu secuencia puede corresponderse con parte del transcriptoma humano.
(El transcriptoma humano es el conjunto de moléculas señalizadoras de ARN que circulan por nuestro cuerpo. Su función es llevar información para que las funciones del organismo se lleven a cabo con normalidad).
Otro aspecto importante a tener en cuenta es que a día de hoy, todas las secuencias que se dice pertenecen al virus SARS CoV 2 se basan en un modelo o plantilla inicial que se secuenció en Wuhan. Por lo tanto, si esa secuencia no hubiese sido obtenida de forma correcta, sería sencillo que el resto de genomas secuenciados en todo el mundo tampoco se correspondiesen con ese virus y estaríamos ante un error metodológico a nivel global, por haber secuenciado un virus partiendo de una plantilla inicial cuya metodología no fue rigurosa. De ahí que sea tan importante una confirmación mediante cultivos virales de esas personas positivas, antes de secuenciar.
España por ejemplo ha subido más de 70.000 genomas completos a la base de datos genómica GISAID, usando la plantilla de Wuhan.
Es vital no olvidarse de detallar que hasta el día de hoy no se ha aislado una secuencia genética completa del virus SARS CoV 2 de ningún paciente con neumonía, ya que con la técnica RT PCR sólo se detectan fragmentos de apenas 200 nucleótidos (de los 30.000 que posee), por lo que no es posible. En su defecto, estos fragmentos detectados, se comparan gracias a programas informáticos, con la secuencia original almacenada en una base de datos génica, para rellenar los huecos que faltan. O bien, se utilizan cebadores de diferentes regiones del virus para después unirlas de forma virtual, utilizando la bioinformática. Esto implica que en realidad, no se sab e si esas secuencias están juntas en su estado natural o bien pueden pertenecer a diferentes partes del propio transcriptoma humano y no a un virus patógeno de procedencia externa.
Finalmente ninguna de las secuencias completas del presunto SARS CoV 2 cargadas a las bases de datos génicas mundiales son exáctamente iguales, lo que implica que a día de hoy, no se sabe con certeza cuál es su composición de nucleótidos exacta y real.
De ahí que el seguimiento de variantes no tenga ningún fundamento científico, hasta que no se confirmen que estas secuencias recogidas de pacientes positivos pertenecen inequívocamente al virus SARS CoV 2, sin embargo el Ministerio de Sanidad, guiado por la Comisión Europea, se ha embarcado en un esfuerzo injustificado por secuenciar material genético de los pacientes positivos.
PRUEBA DE DETECCIÓN DE ANTÍGENOS (RAPID ANTIGENDIAGNOSTIC TEST, RADT).
Un antígeno es cualquier sustancia que genere una respuesta del sistema inmune, estas pruebas están diseñadas para detectar proteínas del virus SARS CoV 2, lo que se interpreta como una infección activa. Por lo general, las pruebas de antígenos están indicadas para la detección cualitativa de antígenos del SARS-CoV-2 en tipos de muestras autorizados recolectados de individuos sospechosos de COVID-19 por su proveedor de atención médica, dentro de un cierto número de días desde la aparición de los síntomas.
LIMITACIONES DE LAS PRUEBAS DE DETECCIÓN DE ANTÍGENOS.
En las mismas fichas técnicas de estos tests se indica que no sirven para diagnóstico y sólo serían para investigación, ya que una de las limitaciones más grandes de estos test es la sensibilidad, que es la capacidad de dar como positivos aquellos casos que realmente lo son y ésta es muy variable dependiendo de las fuentes consultadas y el tipo de test comercial utilizado. La especificidad es la probabilidad de que un sujeto sano tenga un resultado negativo en una prueba y ésta vuelve a no ser del 100%, con unos valores que oscilan entre el 80 y el 95 % dependiendo del proveedor.
Estudiar la prevalencia de la enfermedad, es de vital importancia para evaluar la inmunización de la población y el valor predictivo de éstos test. La prevalencia en epidemiología, es la proporción de individuos que sufren una enfermedad, con respecto al total de la población. Y este valor sólo puede obtenerse mediante estudios de seroprevalencia y seroepidemiológicos.
La prevalencia influye directamente en valor predictivo positivo (VPP) que es el porcentaje de resultados positivos de las pruebas, que son verdaderos positivos. Una especificidad del 98 %, tendría un VPP de poco más del 80 % en una población con una prevalencia del 10 %, lo que significa que 20 de cada 100 resultados positivos serían falsos positivos. La misma prueba sólo tendría un VPP del 30 % en una población con una prevalencia del 1%, siendo el número de falsos positivos de 70 de cada 100.
En España sólo se han realizado tres estudios de seroprevalencia cuyos resultados se publicaron el 13 de mayo, el 3 de junio de 2020 y el 15 de diciembre de 2020, sus resultados indicaban una prevalencia inicial del 5% que aumentó hasta el 9,9%, lo cuál indica que la inmunidad natural aumentaba con el tiempo a medida que el virus iba pasando de persona a persona persona, ya que las pruebas serológicas miden el nivel de anticuerpos de la población. Por ejemplo el personal sanitario ya en diciembre de 2020, contaba con una inmunidad natural del 16, 8%.
Pese a los valiosísimos datos sobre la inmunidad natural de la población, estos estudios serológicos no se han realizado
en el año 2021, por la presión hacia la vacunación y su elección como método de inmunización único, sin tener en cuenta de forma muy negligente nuestros anticuerpos naturales.
Incluso con estudios serológicos bien fundamentados, que deben estar disponibles para establecer el porcentaje de positivos reales en los test, la prueba de antígenos sigue teniendo sus limitaciones y por tanto, siempre existe un porcentaje de falsos positivos, que hemos de recordar que son personas a las que se les provó de su derecho fundamental a la libre circulación y se les confinó en sus domicilios a ellos y a sus contactos estrechos, por lo que para poder legitimar y justificar esos positivos, se deben realizar cultivos virales de cada paciente positivo. Y jamás usar estos positivos sin confirmar, como indicadores de contagio o casos, ya que en la actualidad, forman parte de las estadísticas nacionales con las que se toman la las medidas restrictivas, sin ser un dato fiable.
DETECCIÓN DE ARN VIRAL MEDIANTE UNA RT-PCR
RT PCR o técnicas moleclares equivalentes (PCR) se ha elegido como prueba inequívoca cuyo resultado positivo es signo de caso o contagio, incluyéndose estos resultados en las estadísticas epidemiológicas nacionales.
(utiliza secuencias cortas de unos pocos nucleótidos llamadas cebadores (primers) para seleccionar la parte del genoma a amplificar o repetir un número determinado de veces la copia del fragmento de material genético deseado).
Esto se consigue, mediante ciclos de amplificación. Con unos 30 ciclos de amplificación, se pueden obtener más de dos billones de copias de la secuencia en estudio en sólo unas pocas horas, en la práctica es una reacción que tiene como única función la copia múltiple de fragmentos de ADN de unos 200 nucleótidos, para aumentar su concentración hasta niveles lo suficientemente altos como para poder ser estudiado con diferentes objetivos:
- Estudios bioquímicos y de biología molecular
- Pruebas de medicina, biología legal y forense, antropología y arqueología.
- Estudios taxonómicos y filogenéticos.
La llamada prueba PCR para detectar enfermos por coronavirus se enmarca en el apartado de estudios taxonómicos y se denomina RT PCR (o Reacción en Cadena de la Polimerasa en Tiempo Real), es decir detecta la presencia de fragmentos de ARN, no de ADN, que en este caso, se atribuyen al virus SARS CoV 2 gracias a un protocolo aprobado por la Organización Mundial de la Salud.
Como la técnica PCR sólo puede copiar cadenas de ADN, pero no de ARN, que es el material genético que realmente porta el virus, el ARN debe pasar a ADN mediante los siguientes pasos:
- Retrotranscripción a partir del ARN.
- Amplificación a partir de la primera hebra de ADNc.
- PCR estándar.
LIMITACIONES DE LA TÉCNICA RT-PCR PARA EL VIRUS SARS COV 2.
El mismo Ministerio de Sanidad, a través del portal de transparencia en el anexo I que se adjunta, confirma que; y se cita textualmente:
“[…] Los test por sí solos no suelen ser suficientes para determinar una enfermedad, requiriéndose una evaluación experta de la persona a la que se le ha realizado el test. […]”
La primera limitación es la ausencia de calibración para el virus SARS CoV 2. La calibración es la utilización de un estándar de medición, para determinar la relación entre un valor mostrado por el instrumento de medición y el valor verdadero. La calibración de la RT PCR se necesita para establecer el umbral de ciclo, es decir el número de ciclos a partir del cual un positivo sería falso. Para calibrar la prueba hacen falta cultivos virales que confirmen que el virus está presente en el paciente y que éste tiene un efecto citopatogénico (que destruye las células del cultivo) cuando es detectado a un número de ciclos determinado. Según la evidencia científica de la que se dispone, se ha estimado que a los 27 ciclos, la prueba tiene un 50 % de falsos positivos y a los 35 ciclos de amplificación los falsos positivos son del 100 %.
Tampoco puede extrapolarse a otros centros hospitalarios y cada laboratorio de pruebas PCR, debería tener su calibración particular usando cultivos virales, en base al método de extracción de las muestras y los cebadores utilizados en la prueba.
La obtención de muestras del ADN (o de ARN según el caso), es complicada y muy frecuentemente se ve contaminada dando resultados erróneos. Tanto la toma de muestras, como su conservación es compleja y debe ser realizada por personal especializado y en un tiempo concreto para evitar la contaminación de la muestra, por ejemplo en el estudio de un virus concreto, la contaminación podría detectar restos de virus ya inactivos.
Al respecto de los cebadores que se están utilizando en España para la detección del virus SARS CoV 2, se ha preguntado a la Agencia Española del Medicamento y su respuesta ha sido más que inquietante y se cita textualmente:
“[…] la Agencia Española de Medicamentos y Productos Sanitarios (AEMPS) no dispone de la información sobre las secuencias de los primers utilizados en todos los test RT-PCR para la detección de SARS-COV-2 […]”.
Si no existe una metodología consensuada y pruebas RT PCR calibradas estándar para todo el territorio español, los datos obtenidos son completamente aleatorios, al albur de los fabricantes de estos test y por lo tanto, no deberían ser utilizados dentro de la batería de datos de estadística epidemiológica que rigen las decisiones sanitarias, tampoco se debería librar de derechos y libertades a los ciudadanos con un positivo en estas pruebas, sin haberlo
confirmado con cultivo viral.
En general, el Ministerio de Sanidad Español ha dictaminado en su documento como estrategia de detección precoz, vigilancia y control de covid-19 que un umbral de ciclo superior a 30 o 35 ciclos, equivaldría a una carga viral sin capacidad infectiva, infectiva lo cuál es una grave negligencia ya que a efectos prácticos sabemos que a 27 ciclos de amplificación, dependiendo de los cebadores utilizados en la prueba PCR, podrían darse hasta un 50% de falsos positivos y hasta el 100% de falsos positivos a 35 ciclos de amplificación.
En los propios prospectos de los kits comerciales de cebadores de la prueba RT PCR de SARS CoV 2 se indica claramente y entre exclamaciones que dichos test son únicamente para investigación y no para diagnóstico.
Todas las técnicas comerciales que detectan el virus SARS CoV 2 utilizan su propio algoritmo de interpretación basado en sus propios estudios de validación. A todas las personas que se les realiza esta técnica, se le aplican los mismos ciclos, es decir, 40.
No existe una norma donde se establezca el número de ciclos al que se somete la prueba PCR para detectar el virus SARS CoV 2, el rango de ciclos definido en los diferentes programas está en el rango de 40 – 45 ciclos.
Esta PCR se realiza a 40 ciclos, cuando el positivo es superior a 34 se considera de baja carga viral y se solicita envío de nueva muestra para confirmación. Se sigue el documento sobre la estrategia de detección precoz, vigilancia y control del COVID 19 entre 30 y 35 ciclos.
Este es un punto crítico, ya que se debería adoptar un criterio unificado en todas las Comunidades Autónomas, para la validación de la PCR contra el cultivo viral en líneas celulares, con el objetivo de estandarizar el número de ciclos que se considere adecuado como punto de corte para considerar una muestra como positiva o negativa y permita inferir de manera más precisa infección e inefectividad.
En el ámbito clínico, la detección de pequeñas secuencias genéticas atribuidas a un virus no tiene ninguna utilidad para el diagnóstico, si el resultado no se contrasta con clínica, epidemiología y otros estudios complementarios como los cultivos virales de confirmación. Y se debe incluir el número de amplificaciones al dar el resultado de la PCR. Un alto número de amplificaciones (30 o más) sugiere que la carga viral es escasa, el diagnóstico incierto y la capacidad de contagio nula.
Por lo tanto, la prueba RT PCR por sí misma, no sirve como discriminación del virus SARS CoV2, ni como diagnóstico clínico de la COVID 19, y sin embargo, su utilización masiva lleva a errores en la gestión epidemiológica, ya que a mayor número de test realizados, se generan mayor cantidad de positivos.
Es muy relevante el caso de Wuhan, donde se realizaron del orden de casi 10 millones de pruebas RT PCR y no se consiguió ni un solo positivo en cultivos virales de confirmación, por lo que se procedió a retirar todas las medidas restrictivas de la ciudad.
La FDA ha advertido a todos los laboratorios del mundo que a partir de 2022 habrá que cambiar el protocolo y realizar test PCR múltiple (multiplexadas).
LIMITACIONES EN EL ESTUDIO ESTADÍSTICO EPIDEMIOLÓGICO Y SUS REPERCUSIONES SOCIALES.
Los métodos han sido utilzados para realizar la valoración del riesgo y se han impuesto medidas de protección (confinamientos, distancia social, obligatoriedad de la mascarilla, vacunación masiva, toques de queda etc.), bajo la situación de alarma, que han tenido una repercusión en la forma de vida la población. Pero estos métodos presentan serias limitaciones que dan lugar a diagnósticos erróneos e inadecuada interpetación de los positivos en la estadística epidemiológica y, por tanto, la valoración del peligro y las medidas de protección no han sido correctas.
La falta de sensibilidad, especificidad y calibración con cultivos en las pruebas de antígenos y PCR’s no solamente suponen una revisión científica sino también legal, ya que los falsos positivos en estas pruebas son ciudadanos españoles que han visto sus vidas gravemente afectadas. Por un lado, se les ha privado de su derecho a la libre circulación, han sido confinados, repercutiendo negativamente en aspectos personales, laborales y estigmatizados con el miedo producido por un diagnóstico erróneo que ha podido derivar en un tratamiento médico no adecuado, con repercusiones en la salud del paciente.
En base a la acumulación de positivos sin confirmar con cultivos, se ha generado el estadístico denominado Incidencia Acumulada (IA), que es la suma en valor absoluto del número de positivos en estas pruebas a 14 días. Con e****ste erróneo parámetro, se han tomado todas las decisiones en pandemia.
**La utilización del índice (IA) para la toma de decisiones ha sido el mayor error de esta pandemia. Es una limitación que da lugar a una errónea interpretación de los datos obtenidos que no corresponde con la realidad.
Desde un punto de vista estadístico, es esencial saber si realmente hay un rebrote o no, para lo que se precisa un parámetro referenciado. En su lugar se realizaron gran número de test de forma indiscrimanda, sin criterios de epidemiología estadística para seguir la evolución de los contagios. Esto no es apropiado, al carecer de criterios mínimos, resultarán más casos positivos cuanto más test se realicen.
Hubiera sido más apropiado usar un criterio base con un valor referencial (número de tests por ejemplo) a realizar diariamente, de forma que diese, bajo un valor normalizado, la evolución de los porcentajes de positivos; y, en todo caso, aún sin ser normalizado, y con el fin de no obtener el número de positivos en función de si se quiere o no crear una alarma social, que no es real. El estadístico a utilizar más adecuado sería la evolución del porcentaje de positivos y no su valor absoluto.
Además en la interpretación de los datos que, en base al número de test realizados, se considera que los test positivos en valor absoluto se corresponden con individuos diferentes, sumándolos para el cálculo de la IA, dándose la circunstancia de que en España en este momento se habría controlado a toda la población incluso habiendo realizado más test que el total de habitantes (66.213.858 test frente a 47.329.981 habitantes). Eso significa que estamos chequeados casi 1’4 veces el total de la población, y, por lo tanto, no tendría ningún sentido seguir realizando los test de PCR que se vienen realizando a diario.
Así pues, la administración al utilizar los positivos en valor absoluto está considerando que cada test realizado corresponde a una persona diferente, cuando se sabe que a una misma persona le han podido realizar más de un test, por lo que la utilización de muchos de los positivos en el cálculo de la IA acumulada a 14 días no es real, ya que están contabilizando personas a las que ya se había tenido en cuenta al haber dado el primer positivo, es decir, al menos las IA deberían ser 1’4 veces menores que las que nos han ido contabilizando desde un inicio de la pandemia, que curiosamente es continuación desde el año 2020, cuando las epidemias siempre son contabilizadas estacionalmente y, si son enfermedades, anualmente.
Durante la pandemia se ha utilizado al libre albedrío el nº de test que se han realizado, de manera que se han generado las correspondientes olas, cuando la realidad de los datos dice que las mismas no han existido, son una malinterpretación de los datos.
Si se grafica el número de positivos frente al número de tests de PCR realizados se puede observar una correlación significativa (r =0’61). Es decir, se puede predecir con poco error este número de positivos (positivos predichos) en base a los test realizados.
En 2021 se han realizado un 149,50% más de tests en promedio, de lo cual se destacan dos cosas:
● A más test realizados más positivos obtenidos.
● Los positivos predichos se ajustan a los positivos obtenidos, siendo las pequeñas diferencias debidas probablemente al número de ciclos de amplificación realizados.
Nótese un aumento del número de test en julio, época libre de epidemias, del 323,75% coincidiendo con la denominada “quinta ola” en España, con la que se instó a los jóvenes a vacunarse.
En las gráficas se observa que los positivos contabilizados de forma oficial se correlacionan claramente con el nº de test realizados y, por lo tanto, en el período marzo-abril de 2020 al realizarse pocos test se obtuvieron pocos positivos. Pero sin embargo, sabemos que esos meses marzo-abril de 2020 fue el periodo en el que enfermaron y fallecieron más personas, sobre todo personas mayores. Por tanto, el número de positivos en valor absoluto, no nos informa de la situación real, aunque se están usando como toma de decisiones.
Para normalizar el número de positivos y que entonces no dependiera del nº de test realizados, se debería realizar el siguiente cálculo:
𝑛º 𝑝𝑜𝑠𝑖𝑡𝑖𝑣𝑜𝑠 𝑛𝑜𝑟𝑚𝑎𝑙𝑖𝑧𝑎𝑑𝑜 = 𝑚𝑒𝑑𝑖𝑎 𝑎𝑟𝑖𝑡𝑚é𝑡𝑖𝑐𝑎 𝑑𝑒𝑙 𝑛º 𝑑𝑒 𝑡𝑒𝑠𝑡 𝑟𝑒𝑎𝑙𝑖𝑧𝑎𝑑𝑜𝑠 · 𝑛º 𝑑𝑒 𝑝𝑜𝑠𝑖𝑡𝑖𝑣𝑜𝑠 / 𝑛º 𝑑𝑒 𝑡𝑒𝑠𝑡 𝑟𝑒𝑎𝑙𝑖𝑧𝑎𝑑𝑜𝑠 𝑑𝑖𝑎𝑟𝑖𝑜𝑠
De esta manera se obtiene el nº de positivos normalizados, en función del nº de positivos obtenidos en test de PCR.
Con los datos oficiales, (sobre los resultados de las PCR’s y la utilización de la IA a 14 días en España para el período cmprendindo entre marzo del 2020 y octubre del 2021) y se compara el porcentaje de positivos calculado de forma oficial con un valor normalizado es todavía más significativo.
En el período inicial de la pandemia el porcentaje calculado con el valor normalizado se correlaciona mejor que el cálculo oficial con lo realmente ocurrido, mientras que el resto del año hasta la fecha actual se presentan con ambos cálculos porcentajes que en ningún momento han seguido la tendencia de las supuestas olas generadas por medio de las IA a 14 días y, en definitiva, de los positivos obtenidos con valores absolutos acordes con la variación del número de test realizados diariamente, pero no con los porcentajes de positivos calculados tanto teniendo en cuenta el valor oficial como el normalizado.
En todas estas olas creadas hay dos denominadores comunes:
-
Comparando las curvas de las olas en la fase de descenso respecto a la de ascenso, se observa que el número de test realizado ha sido bastante menor, del orden de cerca de un 12% menor.
-
En relación a las s UCIs la ocupación en las fases de descenso respecto a las de ascenso ha sido del orden de casi un 23% mayor y el porcentaje de ocupación de camas sobre el total disponible ha sido del orden de un 3,40%.
Por lo que las medidas de restricciones llevadas a cabo prácticamente no han tenido significado alguno en la planificación sanitaria, siendo el incremento más importante en la última ola coincidente con el período estival, donde ya no existe la epidemia estacional de gripe pero si ha coincidido con el mayor incremento del porcentaje de dosis de vacunación administradas.
En ninguna de las olas la evolución del porcentaje de positivos tanto calculado oficialmente, como normalizado, fue del 13%, que NO hubiese justificado la toma de las medidas restrictivas
continúa …